Eine gestörte Durchblutung und Blutstau im Venenbett führen zu pathologischen Veränderungen der Blutgefäße – Krampfadern. Die Gründe für die Entstehung der Krankheit können unterschiedlich sein, darunter genetische Veranlagung (am häufigsten), Übergewicht, hormonelles Ungleichgewicht, Schwangerschaft, arterielle Hypertonie, Verstopfung, Lebensstil und berufliche Tätigkeit (z. B. Arbeit, die langes Stehen auf den Beinen erfordert). ).
In all diesen Fällen verläuft die Krankheitsentwicklung nach dem gleichen Szenario und ist mit zwei Faktoren verbunden: einer Schwäche der Gefäßwand und einer Funktionsinsuffizienz der Venenklappen.
Gefäßklappen verhindern den Rückfluss von Blut. Kommen sie ihrer Aufgabe nicht nach, stagniert das Blut und staut sich in den Venen. Dadurch weiten sich die Gefäße nicht nur, sondern verlängern sich auch, werden gewunden und verflechten sich zu Krampfadern.
Am häufigsten betrifft diese Krankheit die oberflächlichen Venen (große und kleine) der unteren Extremitäten. Sie sorgen für den Abfluss von venösem Blut aus dem Unterhautgewebe und der Haut, die zusammen nicht mehr als 1/10 des gesamten Kreislaufsystems ausmachen. Die Hauptarbeit wird von den tiefen Venen geleistet, die über perforierende Venenkanäle mit den oberflächlichen Venen verbunden sind.
Die moderne Klinik wendet alle modernen Methoden zur Behandlung von Krampfadern an, darunter auch minimalinvasive Methoden (endovasale Laserkoagulation, Sklerotherapie, Miniphlebektomie) und die klassische Phlebektomie mit vollständiger Entfernung der betroffenen Vene und ihrer Nebenflüsse.
Die Behandlung von Krampfadern bedeutet immer die Entfernung bzw. Resorption der Vene, also deren Ausschluss aus dem allgemeinen venösen Kreislaufsystem. Da solche Gefäße dabei aber nur eine untergeordnete Rolle spielen, hat ihre Beseitigung keine negativen Folgen. Ihre Funktion wird problemlos von den übrigen Venen übernommen.
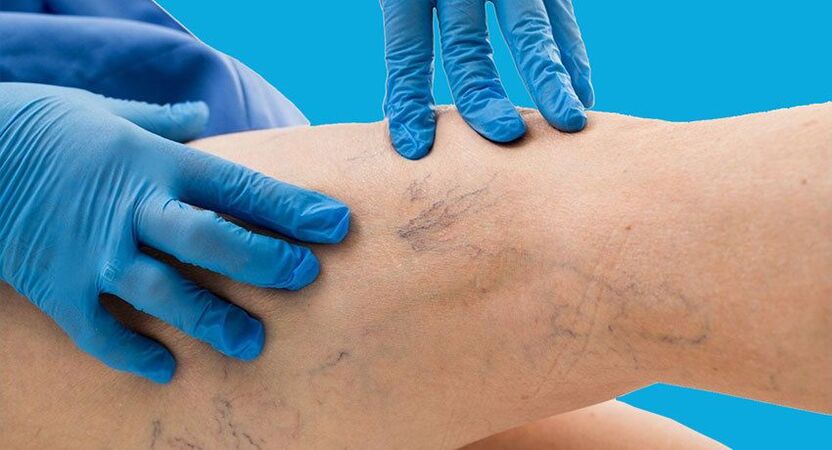
Symptome und Stadien der Krankheit
Krampfadern gehören zu den häufigsten Gefäßerkrankungen. Laut Statistik leiden 10–20 % der Männer und 30–40 % der Frauen darunter.
Die ersten Anzeichen einer Pathologie sind das Auftreten eines blauen oder roten Gefäßmusters auf der Haut. Dies kann ein Kapillarnetz oder Sternchen sein (Teleangiektasie). Am häufigsten treten sie an Beinen und Oberschenkeln auf, können aber auch im Gesicht, an den Schamlippen (bei Frauen), Füßen und Händen gefunden werden. Besenreiser im Gesicht werden Rosacea genannt.
Die Symptome von Krampfadern hängen vom Stadium der Erkrankung ab. Zunächst ist es nur Schweregefühl, erhöhte Ermüdung der Beine, mäßige Schwellung am Abend, die nach Ruhe und Schlaf verschwindet. Nachtkrämpfe in den Beinen sind möglich.
Ein charakteristisches Symptom der Krankheit sind Schmerzen. Schmerzen in den Beinen können beim Gehen, längerem Stehen auftreten oder sich verstärken oder anhaltend sein, begleitet von einem Völlegefühl, Brennen und Wärme. Vergrößerte Venen werden beim Drücken schmerzhaft.
In der internationalen Phlebologie erfolgt die Einteilung der Erkrankung in Klasse 0 bis Klasse 6.
Im Stadium Null gibt es keine offensichtlichen Symptome; die einzige Beschwerde kann ein Schweregefühl in den Beinen sein.
Im Stadium 1 tritt ein Gefäßmuster (Teleangiektasie) auf und es kommt zu Muskelkrämpfen in der Nacht.
Die Krankheit der Klasse 2 äußert sich durch erweiterte, verdickte Venen, die sich unter der Haut ausdehnen.
Im Stadium 3 verschwindet die Schwellung der Beine (Knöchel, Beine, Füße) nach einer Nachtruhe und längerer Ruhephase nicht mehr und bleibt bestehen.
Im Stadium 4 verfärbt sich die Haut über den erweiterten Venen rot oder blau, es treten Bereiche mit Hyperpigmentierung auf, es treten Hautjucken, Trockenheit, Peeling und Entzündungen auf.
Darüber hinaus kommt es in den Stadien 5 und 6 zur Entwicklung von Vorgeschwüren und trophischen Hautgeschwüren.
So können Krampfadern, die als ästhetisches Problem beginnen, mit der Zeit zu ernsthaften Gesundheitsproblemen führen.
Komplikationen
Die Stagnation des venösen Blutes und seine Ansammlung (Ablagerung) in den Gefäßen der unteren Extremitäten führen zu einem Blutdruckabfall, Hypotonie und damit verbundenem Schwindel, Ohnmacht und Kopfschmerzen.
Die Haut über den betroffenen Gefäßen wird dünner, entzündet sich, schält sich, juckt, es kommt zu Stauungsdermatitis und Krampfaderekzemen, gefolgt von der Bildung trophischer Geschwüre.
Blutgerinnsel entstehen in Gefäßen, die mit stagnierendem venösem Blut gefüllt sind, die jederzeit abreißen und durch den allgemeinen Kreislauf wandern, eine lebenswichtige Arterie verstopfen und zum Tod führen können.
Im Spätstadium der Krampfadererkrankung kommt es zu Komplikationen wie Venenentzündungen und Thrombophlebitis.
Je später mit der Behandlung der Krankheit begonnen wird, desto höher ist das Risiko von Komplikationen und desto radikalere Methoden müssen zu deren Vorbeugung eingesetzt werden. Deshalb sollten Sie beim Auftreten von Krampfadersymptomen nicht auf Selbstmedikation setzen, sie können zur Vorbeugung hilfreich sein. Aber nur ein Arzt kann wirklich helfen.
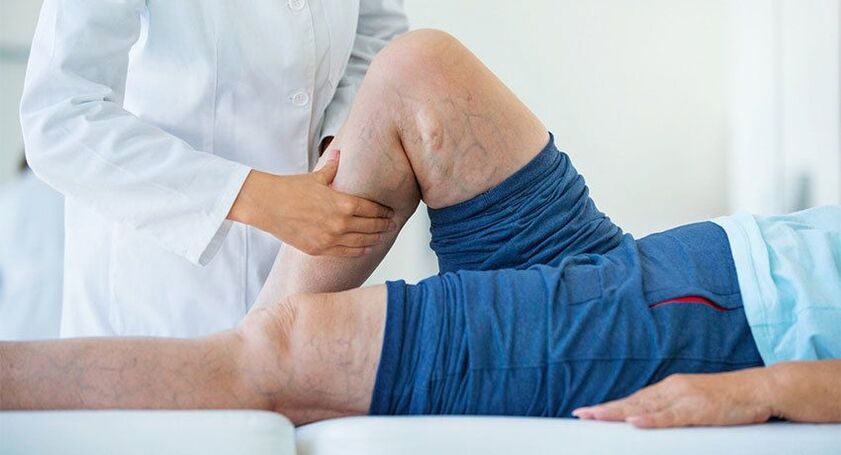
In der Klinik wird die Behandlung von Krampfadern von einem qualifizierten Phlebologen und Angiochirurgen durchgeführt, der über umfangreiche Erfahrung in der konservativen, minimalinvasiven und chirurgischen Behandlung dieser Krankheit verfügt. Abhängig vom Stadium und den Merkmalen der Krampfadern in Ihrem speziellen Fall wird die optimale Behandlung bestimmt.
Diagnose und Behandlung
Wie üblich beginnt ein Arztbesuch mit einer Beschwerdeerhebung, einer Anamneseerhebung und einer äußerlichen Untersuchung. Die Hauptmethode zur Diagnose von Krampfadern ist die Doppler-Ultraschall-, Duplex- oder Triplex-Ultraschalluntersuchung der Blutgefäße.
In der Regel liefert diese Methode ein umfassendes Bild der Erkrankung, um die am besten geeignete Behandlungstaktik zu ermitteln.
Wenn zusätzliche Daten zur Klärung der Diagnose erforderlich sind, kann der Arzt eine Röntgenaufnahme mit Kontrastmittel (Röntgenkontrast-Venographie), eine MRT der Blutgefäße (Magnetresonanz-Venographie) oder eine multispirale Computerangiographie verschreiben.
Vor der Durchführung chirurgischer Eingriffe, sowohl minimalinvasiver als auch umfangreicher, wird ein Standardsatz von Untersuchungen vorgeschrieben – ein allgemeiner Urintest, allgemeine klinische und biochemische Bluttests, ein Gerinnbarkeitstest (Koagulogramm), Tests auf HIV, Syphilis, Virushepatitis, Fluorographie, EKG .
In den meisten Fällen erfolgt die Behandlung von Krampfadern in einer modernen Klinik ambulant oder in einer Tagesklinik. Es ist keine Pause vom Alltag erforderlich und schon nach 1-2 Stunden können Sie Ihren normalen Aktivitäten wieder nachgehen. Minimalinvasive Eingriffe werden unter örtlicher Betäubung oder ohne Betäubung durchgeführt.
Und nur ein radikaler chirurgischer Eingriff (Phlebektomie) kann einen kurzfristigen Krankenhausaufenthalt in der stationären Abteilung der Klinik erfordern.
Medikamentöse Behandlung
In einem frühen Stadium der Entwicklung der Krankheit oder zu ihrer Vorbeugung kann der Arzt eine medikamentöse Therapie verschreiben, einschließlich Antibiotika und Antiseptika (bei Vorliegen einer Entzündung), Phleboprotektoren, Antikoagulanzien (zur Vorbeugung von Thrombosen), Phleboprotektoren, Heparinsalbe und anderes Heparin -haltige Arzneimittel.
Als alternative Behandlungsmethode kann die Hirudotherapie eingesetzt werden.
Zur konservativen Therapie gehört das Tragen von Kompressionsstrümpfen (Strumpfhosen, Kniestrümpfen) und elastischen Bandagen. Der Umfang ist begrenzt.
Endovasale Laser-Gefäßkoagulation (EVLC)
Bei dieser Methode handelt es sich um minimalinvasive Methoden zur Behandlung von Krampfadern. Der Eingriff wird ambulant unter örtlicher Betäubung durchgeführt. Unter Ultraschallkontrolle wird ein flexibler faseroptischer Lichtleiter, der mit einem Sendegerät verbunden ist, in das Gefäßbett eingeführt.
Laserlicht einer bestimmten Wellenlänge wird von Blutzellen und Venenwänden absorbiert und in Wärme umgewandelt.
Dadurch wird das Gefäß verschlossen und verwandelt sich in ein dünnes Bindegewebsbündel, das sich von selbst auflöst.
Die Laserkoagulation wird häufig zur Behandlung von Krampfadern kleiner und mittelgroßer Venen, insbesondere im Gesicht, eingesetzt. Aber auch große Krampfadern, darunter die kleinen und großen Stammvenen der Beine, können mit ihrer Hilfe beseitigt werden.
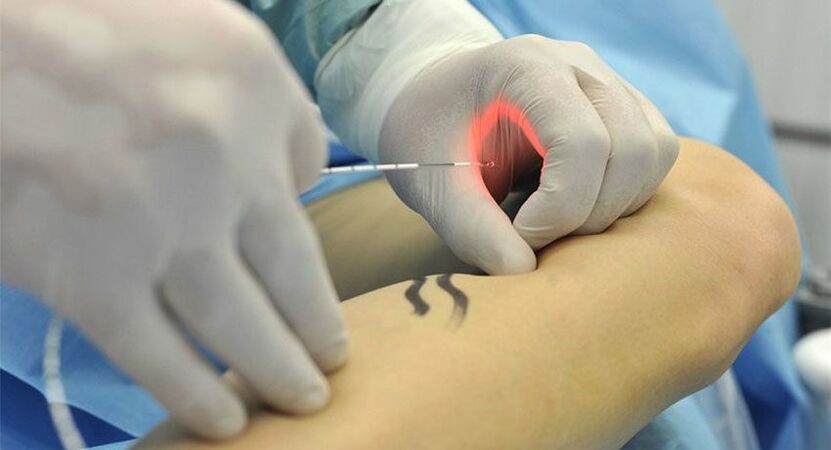
Radiofrequenzablation
Diese Methode basiert wie EVLC auf der thermischen Koagulation, wobei zum Verschließen des Gefäßes nur Hochfrequenzstrahlung und kein Laser verwendet wird. Ansonsten ist die Vorgehensweise ähnlich. Unter örtlicher Betäubung wird ein Radiowellensender in das Venenbett eingeführt, der vom Blut und den Gefäßwänden absorbiert, in Wärme umgewandelt und so einen Koagulationseffekt erzielt wird. Der Eingriff wird unter Ultraschallkontrolle durchgeführt.
Wie die Laserkoagulation kann die Radiofrequenzablation als wichtigste, einzige und ausreichende Methode oder im Rahmen einer komplexen Behandlung als zusätzliche Methode eingesetzt werden. Beispielsweise nach der operativen Entfernung des Hauptstammes zur Beseitigung kleinerer Gefäßzuflüsse.
Sklerotherapie
Dabei wird die Krampfader verödet, also von innen mit Hilfe eines Sklerosierungsmittels verklebt. Dieses Medikament wird durch eine Injektion in eine Vene verabreicht. Es kann flüssig oder schaumig sein.
Der Eingriff ist völlig schmerzlos, ein leichtes Brennen und Kribbeln ist dabei möglich. Um diese Empfindungen zu beseitigen und das Gefäß weiter zu komprimieren, kann ein kalter Luftstrom verwendet werden. Dies nennt man Kryosklerotherapie.
Die Verwendung von Schaum-Sklerosierungsmitteln hat eine Reihe von Vorteilen. Sie haben einen besseren Kontakt zur Gefäßwand, was die Wirksamkeit des Eingriffs erhöht. Um das Ergebnis zu erzielen, ist eine deutlich geringere Menge an Verödungsmittel erforderlich, da es sich nicht im Blut auflöst.
Darüber hinaus breitet es sich nicht über den Eingriffsbereich hinaus aus, sodass die Lautstärke leichter zu kontrollieren ist.
Flüssige Sklerosierungsmittel werden in der Regel zur Beseitigung kleiner Krampfadern verwendet, während Schaumpräparate die Verödung auch großer Venen ermöglichen.
Die Sklerose kleiner Venen und Kapillaren wird üblicherweise unter visueller Kontrolle durchgeführt, und die Einführung von Schaumsklerosierungsmittel in große Gefäße erfolgt unter Ultraschallkontrolle.
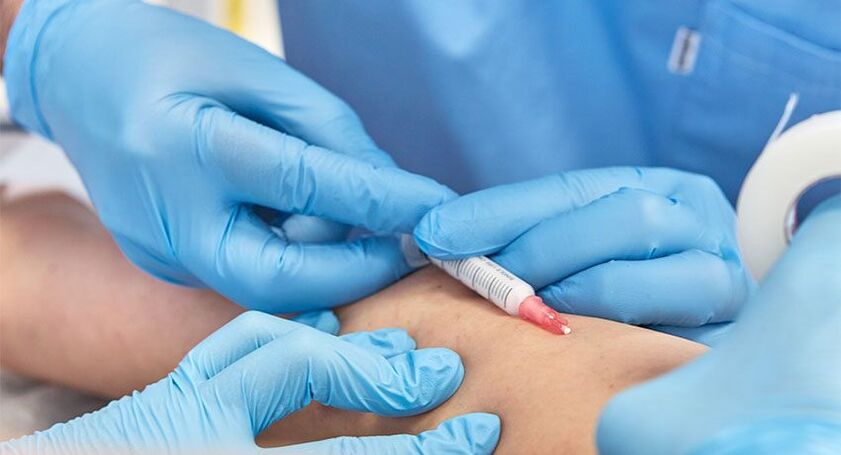
Miniphlebektomie
Hierbei handelt es sich um eine minimalinvasive chirurgische Methode zur Entfernung von Krampfadern. Es sind keine Einschnitte, Anästhesie oder Epiduralanästhesie erforderlich.
Die Behandlung dieser Operation erfolgt in einer Tagesklinik. Der Arzt führt eine Ultraschalluntersuchung des Gefäßes durch und markiert es mit einem Marker auf der Haut. Anschließend macht er eine Punktion (Schnitt nicht mehr als 1-2 mm), durch die er mit einem speziellen Haken einen Teil der Vene herauszieht. Dieser Bereich wird eingeklemmt und abgeschnitten.
Anschließend geht der Arzt zum nächsten Bereich über, punktiert, zieht einen Teil der Vene heraus und schneidet ihn ab. Auf diese Weise entfernt er das gesamte betroffene Gefäß.
Hauteinstiche heilen schnell und hinterlassen keine Spuren und erzielen so einen idealen kosmetischen Effekt. Durch das Fehlen von Einschnitten ist die Rehabilitationszeit minimal. Durchtrennte Gefäße werden nicht vernäht und Punktionen erfordern keine Nähte – sie werden lediglich mit einem Heftpflaster verschlossen.
Phlebektomie
Hierbei handelt es sich um einen klassischen chirurgischen Eingriff, der in letzter Zeit immer seltener angewendet wird. Dabei handelt es sich um die radikale Entfernung einer Krampfader über ihre gesamte Länge. Dazu wird in der Leiste oder unter dem Knie ein Schnitt gemacht, durch den eine Sonde in das Gefäß eingeführt wird.
Mit Hilfe einer Sonde wird das Gefäß vom umliegenden Gewebe getrennt und herausgezogen. Die Operation wird unter Vollnarkose oder Epiduralanästhesie durchgeführt.
Rehabilitation
Nach der Behandlung von Krampfadern ist das Tragen von Kompressionsstrümpfen erforderlich. In den ersten Tagen sollte es rund um die Uhr getragen werden, in den folgenden Wochen nur noch tagsüber, nachts kann es abgenommen werden. Zu den allgemeinen Einschränkungen für die Rehabilitationszeit gehört der Ausschluss von heißen Bädern, Dampfbädern und Saunen.
Nach minimalinvasiven Operationen (Laserkoagulation, Radiofrequenzablation, Sklerotherapie, Miniphlebektomie) empfiehlt es sich, aufzustehen und herumzulaufen. Zukünftig wird das Gehen als obligatorischer Bestandteil des Rehabilitationskurses empfohlen (mindestens 1 Stunde pro Tag), während alle anderen körperlichen Aktivitäten eingeschränkt werden sollten.
Die Dauer der Rehabilitationsphase hängt vom Umfang der Behandlung und des chirurgischen Eingriffs ab.
Dank hochqualifizierter Fachärzte und dem Einsatz moderner Techniken wird die Behandlung von Krampfadern von den Patienten in der Regel gut vertragen, verursacht keine Komplikationen und liefert maximale Ergebnisse.

















